cancer du col de l'utérus
Cancer du col de l'utérus
0. Le cancer du col est-il un cancer fréquent ?
1. Dans quelles circonstances sont découverts les cancers du col de l’utérus ?
2. Quels sont les différents types de cancers du col de l’utérus ?
Comment confirmons-nous le diagnostic de cancer ?
3. En quoi consiste le bilan d’extension du cancer ?
4. A quoi correspondent les facteurs pronostics d’un cancer du col ?
5. Quelle est la stadification de FIGO pour un cancer du col de l’utérus ?
6. Qui choisi le traitement de mon cancer ?
Quels sont les différents traitements du cancer du col de l’utérus ?
7. La chirurgie dans le cancer du col de l’utérus
8. La radiothérapie Externe
9. La curiethérapie
10. La chimiothérapie
11. Quels sont les protocoles thérapeutiques du traitement du cancer ?
12. Quels sont les effets secondaires ou complications de la chirurgie ?
13. Quels sont les effets secondaires de la radiothérapie et de la curiethérapie ?
14. Quels sont les effets secondaires de la chimiothérapie ?
15. Quelle est la surveillance au décours du traitement d’un cancer du col ?
16. Puis-je avoir des rapports sexuels après cancer du col de l’utérus ?
17. Puis-je encore avoir une grossesse après un cancer du col ?
18. Quelles sont les particularités du diagnostic de cancer du col de l’utérus pendant une grossesse ?
19. Quels sont les risques de récidives ?
20. Quel est le traitement des récidives ?
Le cancer du col est-il un cancer fréquent ?
Le cancer du col de l’utérus est un cancer fréquent. En effet, il est le 2ième cancer de la femme dans le monde (après le cancer du sein), soit une estimation de 274 000 décès en 2002. Néanmoins, dans les pays qui pratiquent des dépistages, le nombre de cancers du col de l’utérus a diminué très fortement depuis 30 ans. En France, il est le 8ième cancer de la femme en termes d’incidence (nombre de nouveaux cas par an) et 12ième cancer de la femme en termes de mortalité. Il comptabilise presque 3000 nouveaux cas par an, soit entre 7 à 9 cas pour 100 000 femmes par an. Le pic d’incidence est entre 40 et 45 ans. Ce cancer est relativement rare chez la jeune femme.
Le problème reste que la plupart de ces cancers apparaissent chez des patientes qui échappent au dépistage individuel. Ainsi, probablement ces cancers auraient été évités, si ces patientes avaient fait un dépistage régulier.
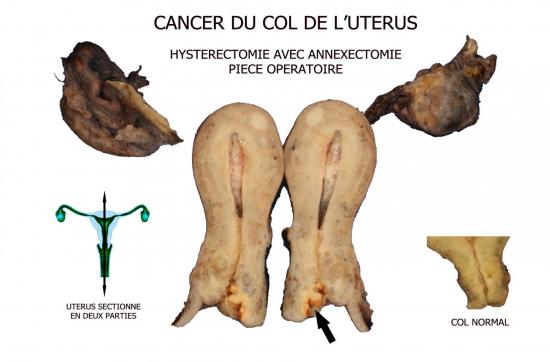
Dans quelles circonstances sont découverts les cancers du col de l’utérus ?
Le plus souvent, le cancer infiltrant du col est découvert au cours d’une exploration d’un saignement (surtout post coïtal) d’un col de l’utérus chez des patientes qui se font peu suivre au niveau gynécologique. Néanmoins, les cancers micro-infiltrants sont le plus souvent découverts sur des biopsies réalisées au décours d’un résultat anormal d’un frottis de dépistage systématique. Il en est de même pour certains adénocarcinomes qui se développent uniquement en intracervical et qui sont difficilement visibles lors d’une colposcopie.
Parfois un examen gynécologique systématique chez une femme peu suivie d’un point de vue gynécologique, retrouve un col utérin asymptomatique augmenté de taille.
D’autres symptômes peuvent être à l’origine de la découverte d’un cancer du col. Ces signes peuvent correspondre à des douleurs dans le bas ventre, les lombes ou les fesses, des pertes blanches malodorantes, une gêne urinaire, une hématurie ou une cystite, de même des problèmes de selles ou un amaigrissement important…, néanmoins, ces symptômes se rencontrent le souvent dans des tumeurs de grands diamètres et sont rarement isolés.
Quels sont les différents types de cancers du col de l’utérus ?
Histologiquement, la quasi-totalité des cancers du col de l’utérus dérivent des cellules de recouvrement de l’exocol. Ce type de cancer est appelé un carcinome épidermoïde. Dans 10% des cas les cancers du col de l’utérus sont des adénocarcinomes (dérivent des cellules de recouvrement de l’endocol) et exceptionnellement des cancers d’autres origines : lymphome, sarcome etc…).
A noter, il existe une forme d’adénocarcinome à cellules claires qui est exceptionnel mais qui se rencontre plus fréquemment chez les femmes exposées in utéro au Distilbène.
Comment confirmons-nous le diagnostic de cancer ?
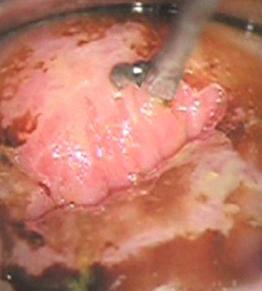
Le diagnostic de cancer est toujours fait sur biopsie ! Il n’est jamais fait sur un frottis de dépistage.
Cette biopsie est réalisée le plus souvent au cabinet médical. Aucune anesthésie n’est nécessaire car l’examen est souvent indolore. Elle occasionne parfois un petit saignement qui s’estompe rapidement et qui nécessite qu’exceptionnellement un méchage.
En quoi consiste le bilan d’extension du cancer ?
Le bilan d’extension du cancer sert à évaluer l’étendu du cancer du col. Cela permet d’adapter le traitement et d’évaluer statistiquement le taux de bonnes réponses à ce traitement. Cette extension est classée selon la stadification de FIGO (Fédération Internationale de Gynécologie et d’Obstétrique).
Ce bilan consiste en premier lieu à la réalisation d’un examen clinique avec des touchers vaginaux et rectaux, la palpation des aires ganglionnaires. Lorsque l’examen est difficile, un examen sous anesthésie général peut être demandé. Ce dernier peut être couplé à des autres examens complémentaires nécessitant une anesthésie générale (par exemple rectoscopie).
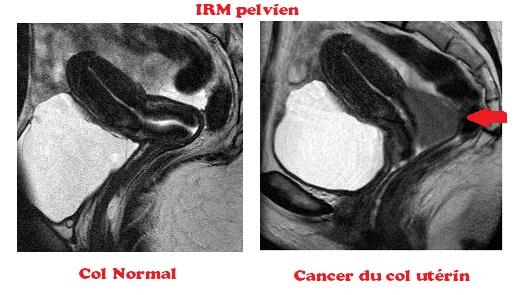
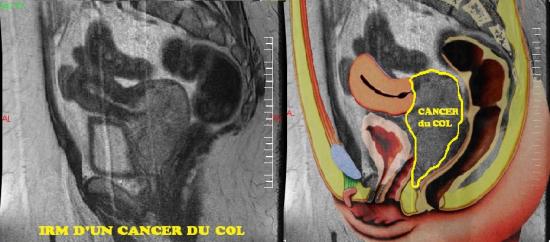
Des images sont demandées systématiquement. Ainsi, votre médecin vous prescrira une échographie gynécologique endovaginale, une échographie abdominale, une IRM pelvienne, une radiographie du thorax. D’autres examens peuvent être prescrits comme une tomographie par émission de positon ou TEP scan, surtout pour les tumeurs de plus de 4cm.
D’autres examens sont réalisés de manières plus occasionnelles, ils peuvent correspondre à une cystoscopie (regarder avec une camera dans la vessie) ou une rectoscopie (regarder avec une camera dans le rectum). Un marqueur tumoral sanguin est dosable. C’est le SCC.
A quoi correspondent les facteurs pronostics d’un cancer du col ?
Les facteurs pronostics sont des éléments histologiques qui permettent de mieux évaluer la réponse aux différents traitements.
Nous comptons entre autre, la stadification FIGO, le volume de la tumeur et envahissement ganglionnaire. Le statut ganglionnaire lombo-aortique est très important. Ainsi, certanes équipes réalisent par cœlioscopie des curages lombo-aortiques pré-thérapeutiques afin d’avoir une meilleure évaluation des facteurs pronostics.
Quelle est la stadification de FIGO pour un cancer du col de l’utérus ?
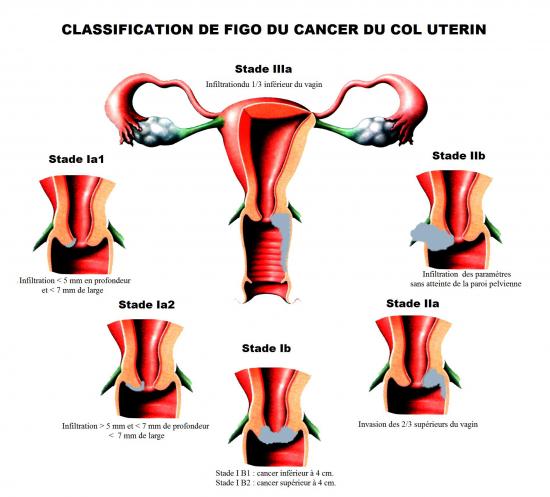
Image : stadification
Stade 0 : cancer in situ
Les Stades I : le cancer est limité au col de l’utérus
Stade Ia1 : infiltration ne dépasse pas 5 mm en profondeur et 7 mm de large.
Stade Ia2 : infiltration entre 5 et 7 mm de profondeur et maximum 7 mm de large.
Stade Ib1 : cancer inférieur à 4 cm.
Stade Ib2 : cancer supérieur à 4 cm.
Les Stades II : le cancer s’étend au delà du col de l’utérus, mais sans atteindre la paroi pelvienne, sans atteinte du 1/3 inférieur du vagin.
Stade IIa : invasion des 2/3 supérieurs du vagin (dôme vaginal) sans atteinte des paramètres
IIa1 : cancer inférieur à 4 cm et IIa2 : cancer supérieur à 4 cm.
Stade IIb : atteinte des paramètres sans atteinte de la paroi pelvienne.
Les stades III : le cancer est étendu à la paroi pelvienne (se palpe au toucher rectal) ou atteinte du 1/3 inférieur du vagin.
Stade IIIa : atteinte du 1/3 inférieur du vagin sans extension à la paroi pelvienne.
Stade IIIb : atteinte de la paroi pelvienne et des éléments pelviens.
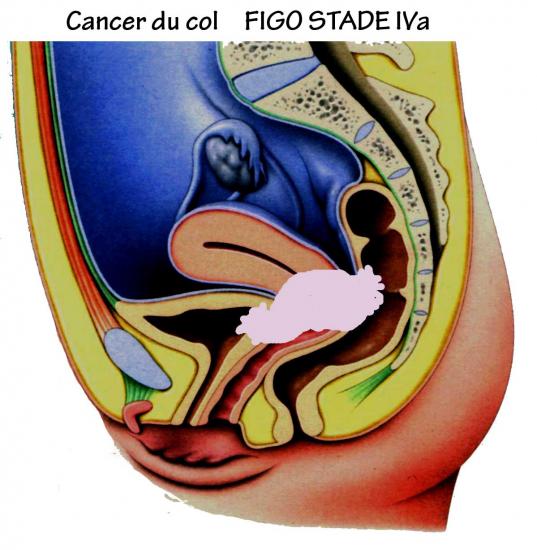
Les stades IV : extension au-delà du petit bassin.
Stades IVa : envahissement de la vessie et ou du rectum.
Stade IVb : métastases à distance.
Qui choisi le traitement de mon cancer ?
Bien entendu, la patiente est l’unique décisionnaire. Le corps médical se réunie en comité pour discuter des différents éléments diagnostics. Cette réunion est appelé « RCP » pour « réunion de concertation pluridisciplinaire ». Elle est composée de chirurgiens, radiologues, anatomopathologistes, oncologues médicaux et radiothérapeutes. Ces réunions sont directement en lien avec les « plans cancers ».
Toutes les propositions de traitement reposent sur des recommandations régionales et nationales. Dans certains centres universitaires, les médecins peuvent proposer aux patientes d’entrer dans des protocoles de recherche et des essais cliniques.
Au décours de votre choix, un plan personnalisé de soins est validé. Ce dernier pourra être modifié au besoin et évoluera après vers un plan personnalisé de l’après cancer.
Quels sont les différents traitements du cancer du col de l’utérus ?
Les traitements consistent à l’utilisation individuelle ou composée de la chirurgie, la radiothérapie/curiethérapie et la chimiothérapie.
Ces traitements permettent de faire disparaître la tumeur ou de faire réduire la tumeur. De même, ils réduisent leurs symptômes et évitent les récidives.
Les traitements sont choisis, entre autre, selon l’étendue du cancer et les facteurs pronostics.
La chirurgie dans le cancer du col de l’utérus :
L’intervention chirurgicale classique est l’ablation de l’utérus avec les trompes et les ovaires associée à l’ablation des ganglions lymphatiques pelviens et au pourtour de l’aorte. Cela s’appelle la colpo-hystérectomie élargie avec lymphadénectomies (CHEL) pelvienne et lombo-aortique ou l’intervention de Wertheim ou Piver III. Classiquement elle est réalisée par laparotomie médiane (grande ouverture sur la peau), mais les prouesses des chirurgiens en technique cœlioscopique, permettent pour certains de faire tout le geste en cœlioscopie. C’est une technique opératoire compliquée nécessitant des chirurgiens compétents.
L’hystérectomie totale simple (extrafaciale) est parfois réalisée après « stérilisation » tumorale par la radiothérapie potentialisée par la chimiothérapie. Néanmoins, une chirurgie pelvienne après radiothérapie est beaucoup plus difficile et source de complications postopératoires qu’une chirurgie première.
Lorsque que le cancer envahit les organes de voisinages, et surtout au décours d’une récidive chez une patiente ayant déjà eu de la radiothérapie, certains chirurgiens peuvent proposer des résections étendues de la tumeur et des résections partielles ou complètes des organes de voisinage. C’est exentération pelvienne. Cette opération occasionne parfois des cystostomies ou des colostomies. Là aussi, les risques opératoires sont à bien évaluer et les complications ou les conséquences opératoires doivent être bien expliquées à la patientes.
Le curage ganglionnaire (lymphadénectomie) consiste à enlever les ganglions lymphatiques. Deux territoires distincts sont à prélever. Ces zones se trouvent autour des vaisseaux pelviens et autour de l’aorte. Ce curage pelvien peut être réalisé en même temps que l’hystérectomie, ou parfois dans certains protocoles, une lymphadénectomie lombo-aortique peut être réalisée isolément avant la décision d’une chimiothérapie ou d’une radiothérapie. Cela permet une meilleures stadification du cancer. Le but du curage est bien entendu thérapeutique, mais surtout il permet l’évaluation de l’extension de la maladie et des limites supérieures des champs d’irradiations par la radiothérapie externe si celle-ci est nécessaire.
La technique du ganglion sentinelle (recherche du premier ganglion relais du système lymphatique qui draine le territoire) est toujours en cours d’évaluation. Elle peut être réalisée systématiquement par certaines équipes de chirurgiens.
Chez la femme jeune, et dans des cancers peu évolués, la conservation des ovaires peut être discutée. Le cancer du col étant indépendant des hormones, la castration chirurgicale imposerait une hormonothérapie substitutive post opératoire.
La radiothérapie Externe :
La radiothérapie peut être exclusive, mais le plus souvent elle est associée aux autres traitements. L'irradiation se fait sur l'utérus et les zones ganglionnaires. Les séances sont quotidiennes, cinq jours par semaines afin d'obtenir une dose moyenne entre 40 et 50 Gy sur 20 à 30 séances.
L’irradiation lombo-aortique est plus souvent source de complication digestives tardives, ainsi leurs indications sont limitées. Certaines équipent réalisent des curages lombo-aortiques premier afin d’évaluer la nécessité ou non de cette irradiation abdominale.
La radio-sensibilisation utilise souvent de manière concomitante le cisplatine en cures hebdomadaires. Cette chimiothérapie précède de quelques heures la radiothérapie.
La radiothérapie permet aussi l'arrêt des saignements vaginaux. Lorsque la tumeur saigne sans la possibilité d'arrêter ce saignement par méthode chirurgicale, il est possible de faire une radiothérapie hémostatique. Dans ces cas, les doses de rayonnement sont faibles.
La curiethérapie :
Elle correspond à l'émission de rayons par l’intermédiaire d'une sonde placée dans le vagin. Le rayonnement est directement au contact de la tumeur. C'est un complément de la radiothérapie externe. Son indication peut être classique pour les tumeurs de plus de 4cm. Elle est réalisée 8 à 10 jours après la radiothérapie externe.
Il existe plusieurs types de curiethérapies.
- Celle à bas débit de dose :
Une sonde radioactive est placée dans le vagin. Pour plus de commodité cette sonde peut nécessiter une anesthésie. Ce traitement nécessite un isolement de la patiente et un alitement de quelques jours. Ce traitement n'est pas des plus agréables (surtout le retrait de la sonde), mais il est très efficace.
- Celle à débit pulsé :
Dans ce type de curiethérapie, votre isolement est séquentiel. Régulièrement vous pouvez sortir de la chambre et voir des gens.
- Celle à haut débit de dose :
Dans ce protocole, vos séances durent moins d’une heure et l’hospitalisation se fait en ambulatoire.
La chimiothérapie :
Actuellement, elle souvent associée à la radiothérapie. En effet, le cisplatine ou le carboplatine sont des molécules qui potentialisent l'efficacité des rayons de la radiothérapie. En ambulatoire, des perfusions hebdomadaires sont réalisées avant les séances des rayons.
Des associations de molécules peuvent être utilisées : 5FU (fluoro-uracile), Taxanes…
Cette chimiothérapie n’occasionne peu ou pas de chute de cheveux. Et ne nécessite pas le plus souvent de pose de « boitier » sous la peau pour la perfusion.
Dans le cas des radio-chimiothérapies concomitantes, le traitement dure classiquement 5 semaines, à raison d’une cure par semaine. Mais plusieurs protocoles sont possibles et ils évoluent dans le temps.
Quels sont les protocoles thérapeutiques du traitement du cancer ?
Les traitements dépendent de la taille du cancer et de son extension. Les petites tumeurs font appellent à la chirurgie ou la radiothérapie exclusives voir l’association des méthodes. Les tumeurs de grandes tailles seront le plus souvent traitées par une association de traitements.
Pour les cancers au Stade Ia1 :
Une simple conisation ou une amputation du col (trachélectomie) peuvent être réalisées si la patiente désire une grossesse ultérieurement. Dans ces conditions il faut que les marges de la chirurgie soient « in sano », en marges saines. Une hystérectomie totale simple est proposée si la conisation est non « in sano » ou si la patiente préfère ce type de traitement plus complet. Parfois, s’il y a la présence d’emboles lymphatiques, une hystérectomie élargie peut être conseillée.
Pour les cancers au stade Ia2 :
Il en est de même que pour le IA1, toutes les opérations peuvent se voir, néanmoins, l’hystérectomie simple semble le plus souvent réalisée voir l’hystérectomie élargie.
Un curage pelvien par cœlioscopie est systématique. En cas de métastase ganglionnaire, une radiothérapie adjuvante plus ou moins une chimiothérapie sont proposées.
Pour les cancers au stade Ib1 au IIa :
Plusieurs options sont possibles :
* Soit une chirurgie exclusive avec une opération de type Wertheim ou Piver III qui consiste en une colpohystérectomie élargie avec lymphadénectomies pelviennes ou CHEL. L’avantage de la chirurgie exclusive est l’absence d’atteinte des ovaires (conservation ovarienne) et l’absence de complication post-radique.
* Soit Curiethérapie suivi d’un Wertheim,
* Soit Radiothérapie exclusive, plus ou moins associée à la curiethérapie,
* Soit encore pour certaines équipes, une irradiation pré-opératoire est proposée,
* Soit une lymphadénectomie pelvienne par cœlioscopie est réalisée :
- si les ganglions ne sont pas atteints, une proposition est faite de chirurgie de type Piver, plus ou moins précédée d’une curithérapie et plus ou moins suivie d’une radiothérapie externe.
- si les ganglions sont atteints, une proposition est faite de radiothérapie potentialisée par de la chimiothérapie. Une chirurgie secondaire est possible.
* Soit aussi, pour les tumeurs de moins de 2 cm et chez la femme jeune, qui désire une grossesse, une trachélectomie élargie avec curage pelvien.
Pour les cancers classés au stade IIb à IV :
Une radiothérapie potentialisée par de la chimiothérapie est préconisée. L’irradiation des aires ganglionnaires lombo-aortiques restent à discuter à chaque dossier en raison des troubles digestifs tardifs possibles. Certaines équipes préconisent une stadification du cancer par l’exploration des aires ganglionnaires lombo-aortiques. Cette exploration est faite par cœlioscopie.
Les traitements complémentaires tels que la chirurgie et la curiethérapie sont discutés au cas par cas. En effet, les bénéfices d’une chirurgie après « stérilisation » du cancer, ne sont pas prouvés et cette chirurgie peut être source de complications postopératoires non négligeables. Néanmoins, l’analyse de la pièce opératoire peut permettre d’évaluer le résidu tumoral après traitement. La masse du résidu tumoral après radio-chimiothérapie est parfois importante. Il est proportionnel, au stade pronostic de FIGO. Ainsi, certains chirurgiens pensent que l’exérèse de ce tissu résiduel éviterait les récidives locales et par conséquent améliorerait le pronostic. Actuellement, cette chirurgie qui consiste en une hystérectomie simple post-radiothérapie pourrait être préférentiellement envisagée pour les grosses tumeurs, mais tumeur n’excédant pas 6 cm, et pour qui un résidu tumoral est suspecté.
Quels sont les effets secondaires ou complications de la chirurgie ?
Les effets secondaires et les complications sont variables et dépendent de la patiente (âge, dénutrition…), de la taille et de l’envahissement des organes de voisinages par le cancer, et des traitements réalisés avant la chirurgie (radiothérapie, curiethérapie).
Il existe des risques non spécifiques liés à toute intervention chirurgicale qui sont l’hémorragie, les phlébites et les embolies pulmonaires, les abcès, les retards de cicatrisation, et les occlusions ou les retards du transit.
La résection des tissus est parfois difficile et les risques de plaies de vessie, d’intestin, de vaisseaux ou de nerfs sont classiques. Les réparations des plaies peuvent nécessiter la mise en place de sonde double J dans les voies urinaires, des cystostomies ou colostomie etc…
Les curages occasionnent de manière constante des lymphocèles (accumulation de lymphe dans le ventre). Ces lymphocèles sont souvent asymptomatiques, même lorsqu’ils sont de très grande taille. Un drain posé au cours de l’intervention évite normalement leur présence. Néanmoins, lorsqu’ils sont symptomatiques, leur ponction à distance de l’opération reste parfois indiquée. Cet acte se fait par radioguidage sans anesthésie.
Les fistules vésicales, vaginales ou digestives surviennent préférentiellement au décours d’une chirurgie de clôture, suivant une radiothérapie ou une curiethérapie. Elles nécessitent des reprises chirurgicales.
Les lymphoedèmes des membres inférieurs peuvent apparaître. Il faudra éviter tout traumatisme du membre inférieur afin de ne pas majorer ce symptôme.
Les décès au décours d’une chirurgie sont exceptionnels et surviennent surtout au décours des exentérations pelviennes chez des sujets déjà très fragilisés par la maladie.
Quels sont les effets secondaires de la radiothérapie et de la curiethérapie ?
Les effets secondaires et les complications des rayons peuvent apparaîtrent de manière contemporaine ou tardive.
Pendant la radiothérapie il est classique d'avoir des colites, des diarrhées, des nausées ou des vomissements. De même, il apparaît des cystites interstitielles occasionnant des cystalgies. Sur le rectum les rectites occasionnent de "faux besoins". Ces symptômes sont souvent réversibles mais ils peuvent devenir chroniques.
De même, l'atrophie chroniques des tissus peut induire des saignements (vésicaux avec des hématuries, vaginaux avec des métrorragies, et rectaux avec des rectorragies), une sècheresse des muqueuses (sècheresse vaginal avec rétrécissement du vagin, constipation distale), des inflammations (mucites) avec risques d'infection...
Lorsqu'une patiente non ménopausée bénéficie d'une radio-chimiothérapie sans chirurgie, l'irradiation pelvienne induit classiquement une ménopause.
Plus rarement, des complications plus sévères peuvent apparaître. Nous pouvons avoir une atrophie chronique qui peut évoluer vers des fistules recto-vaginales ou vésico-vaginales (2%). Ces fistules sont majorées en cas de traitement chirurgical au décours de la radiothérapie. La cicatrisation de ces lésions est souvent longue.
Des complications intestinales post-radiques sévères peuvent apparaître avec des rétrécissements des anses intestinales. Elles évoluent vers l'occlusion et nécessitent alors une résection chirurgicale. Les "vessies radiques" peuvent persister et occasionner des saignements chroniques avec incontinence ou à l'inverse des sténoses.
Quels sont les effets secondaires de la chimiothérapie ?
Comme toute chimiothérapie, le cisplatine induit des nausées. D’autres symptômes digestifs peuvent arriver comme les diarrhées, les colites…De même, il existe de manière récurrente des troubles des éléments sanguins. Ces effets indésirables sont réversibles.
Ce traitement n’occasionne pas le plus souvent de chute de cheveux.
Bien entendu, cette liste est non exhaustive et d’autres symptômes peuvent apparaissent lorsque que l’oncologue utilise d’autres molécules.
Quelle est la surveillance au décours du traitement d’un cancer du col ?
La surveillance doit être rigoureuse et prolongée. Elle cherche à dépister les récidives et les complications tardives de la radiothérapie.
IRM est l’examen de référence. Il permet de voir la disparition de la tumeur et la persistance d’une fibrose résiduelle. Les IRM post-thérapeutiques sont comparées aux IRM pré-thérapeutiques.
Le TEP scanner n’est pas recommandé actuellement de manière systématique. De même, le dosage du marqueur tumoral sanguin, le SCC est lui aussi discuté. Néanmoins, certains médecins pensent qu’il pourrait faire la détection de récidives précoces pour un coût faible.
Les recommandations de 2010 proposent une « surveillance clinique tous les 4 mois pendant 2 ans, puis tous les 6 mois pendant 2 ans, puis annuellement. Un frottis doit être réalisé à 6 mois, 12 mois, puis annuel chez les femmes ayant eu un traitement conservateur. Aucun examen d’imagerie n’est systématique ». Néanmoins, cela reste des recommandations générales et les modalités de la surveillance doit toujours être adaptée à chaque patiente.
Il est important de noter, que l’interprétation des frottis du col après radiothérapie est toujours difficile. En effet, les phénomènes inflammatoires et nécrotiques gênent la bonne lecture de l’examen. Ne soyez donc pas surpris à la lecture de votre résultat…Ainsi, le frottis prend tout son sens dans la surveillance après un traitement chirurgical exclusif, et reste d’indication relative après une irradiation.
Puis-je avoir des rapports sexuels après cancer du col de l’utérus ?
Pour les cancers de petite taille, qui ont bénéficiés d’une chirurgie exclusive, il n’existe aucune conséquence anatomique sur le rapport sexuel. Seule la composante psychologique est présente.
Il n’en est pas de même pour les cancers ayant bénéficiés d’une irradiation. Une étude, publiée en 2013, retrouve que toutes les femmes traitées pour un cancer du col avancé ont une qualité de vie sexuelle altérée. Une grande majorité des patientes perdent le plaisir et évitent les rapports sexuels.
Les gênes sexuelles sont anatomiques et psychologiques. En effet, il existe une réelle sècheresse vaginale après irradiation avec des troubles de la trophicité vaginale allant jusqu’à la sténose du vagin. Les symptômes sont les douleurs, la sécheresse, le vaginisme…S’ajoute à cela des troubles en rapport avec l’affecte psychologique et l’image corporelle. Cela peut avoir des conséquences sur le couple avec une incompréhension entre les partenaires liée à une difficulté à accepter les demandes sexuels du compagnon.
Les problèmes en liens avec les rapports sexuels nécessitent, dès la fin du traitement, l’utilisation de topiques locaux à base d'oestrogènes ou des lubrifiants. Dans les cas plus sévères, la mise en place de dilatateurs vaginaux est indispensable. De même, ne pas hésiter à consulter une psychologue ou un sexologue.
Le cancer du col de l’utérus n’étant pas un cancer hormono-dépendant, un traitement hormonal substitutif est possible.
Puis-je encore avoir une grossesse après un cancer du col ?
Il existe en moyenne, 700 cas par an en France, de cancer du col chez des femmes âgées de moins de 40 ans. Les femmes jeunes ce posent souvent la question de la possibilité de grossesse après un cancer du col de l’utérus…
Si le cancer est de stade précoce, une trachélectomie peut être faite. Cette chirurgie permet d’avoir des grossesses en fécondation in vitro, un an après la chirurgie. Un cerclage précoce est réalisé (vers 12 semaines d’aménorrhée). Néanmoins, la grossesse sera à haut risque obstétrical. En effet, nous observons jusqu’à 70% de prématurés, sans compter le risque de décès fœtal en cas de grande prématurité.
Pour l’accouchement, une césarienne sera obligatoire.
Les critères pouvant permettre ce traitement conservateur de l’utérus peuvent être un âge de moins de 40 ans, un désir de grossesse, une tumeur de moins de 2 centimètres, une absence d’embole lymphatique dans la biopsie, une absence d’adénopathie, une absence d’atteinte endocervicale à l’IRM, et l’absence de ganglion métastatique à l’analyse du curage pelvien réalisé par cœlioscopie.
La conservation des ovaires est possible. Elle sera favorisée lorsque la femme a moins de 35 ans avec un cancer de type épidermoïde mesurant moins de 2 cm et que les ganglions ne sont pas atteints.
Quelles sont les particularités du diagnostic de cancer du col de l’utérus pendant une grossesse ?
La présence d’une grossesse lors du diagnostic de cancer du col ne modifie pas le profil de la maladie. De même, attente quelques semaines la fin de la grossesse pour des petits cancers, ne semble pas modifier le pronostic global. La décision d’interrompre ou de poursuivre la grossesse se fait au cas par cas, en accord avec les désirs du couple et du stade de la maladie. Le seuil de 20 semaines d’aménorrhée est parfois proposé. Une césarienne sera réalisée souvent entre 32 et 34 semaines sans règles.
Quels sont les risques de récidives ?
Il est important de noter, que les résultats suivants ne sont que des statistiques de masse et ne s’appliquent pas de manière individuelle.
Les taux de récidives des cancers du col de l’utérus sont dépendants du stade de FIGO. Ils sont de 15% pour les stades précoces, et ils sont compris entre 20 à 40% pour ceux allants des stades III à IV. Les récidives apparaissent principalement durant les 2 premières années, néanmoins, la surveillance ne doit être relâchée après, car 10% des récidives apparaissent 5 ans après les traitements.
Les taux de survie à 5 ans restent bons pour les 3 premiers stades. Ils correspondent pour le stade I à plus de 95%, pour le stade II à une moyenne de 75%, pour le stade III à une moyenne de 65%. Pour le stade IV la moyenne plafonne aujourd’hui à 35 %.
Quel est le traitement des récidives ?
Si la récidive est localisée, une chirurgie peut être réalisée. Elle consiste le plus souvent à une exentération pelvienne. Cette chirurgie est lourde, mais permet parfois au prix de certaines contraintes, un contrôle de la lésion et de ses complications (fistule, saignement, compression des uretères…). Dans d’autres situations, telles que des saignements intarissables, une radiothérapie à visée hémostatique peut être réalisée.
Lorsque que les récidives sont multifocales et métastatiques, la chimiothérapie en monothérapie, à base là aussi de cisplatine ou de carboplatine, ou en association avec des taxanes, permet un bon taux de réponses (de 40 à 70%).
DR ERIC PRADOS 2013


