Frottis Cervico-Utérin de Dépistage
FROTTIS CERVICO-UTERIN / COLPOSCOPIE / CONISATION
1-Le cancer du col est-il un cancer fréquent ?
2- Quelle est la cause du cancer du col de l’utérus ?
- Pourquoi existe t'il encore des cancer du col malgré la surveillance par frottis et la vaccination ?
3- Le préservatif est-il un moyen de prévention contre le HPV ?
4 - Puis avoir attrapé le virus HPV autrement que par un rapport sexuel ?
5 - Quels sont les risques pour mes enfants ?
6 - Quels sont les risques pour mon ou mes partenaires sexuels ?
7- Qu’est que le virus HPV et les HPV oncogènes ?
8- Quelle est la durée de l’infection à HPV ?
9 - Le Vaccin « contre le cancer du col » est-il efficace et sans risque ?
10 - Qui est concerné par le vaccin « contre le cancer du col » ?
11 - Quels sont les schémas vaccinaux ?
12 - Comment se développe un cancer de l’utérus ?
13 - Comment découvrons-nous une lésion cervicale ?
14 - Qu’est-ce que le frottis cervico-utérin de dépistage ?
15 - Qui doit avoir des frottis cervico-utérin de dépistage ?
16 - Quels sont les professionnels qui réalisent les frottis cervico-utérin ?
17 - Comment se déroule un frottis ?
18 - Quand ? Comment réaliser un frottis de bonne qualité ?
19 - Quelle est l’efficacité du frottis de dépistage ?
20 - Quelles sont les indications des Frottis ? Et la fréquence de réalisation ?
21 - A quel âge débuter son premier frottis cervico-utérin ?
22 - Existe-il un âge limite, au-delà duquel il n’est plus nécessaire de faire un frottis ?
23 - Existe-t-il un dépistage « organisé » du cancer du col de l’utérus ?
24 - En combien de temps arrive les résultats de mon frottis ?
25 - Comment lire mon frottis ? Comment l’interpréter (25h **Par sophie**)
25a - Présence de cellules endocervicales ou jonctionnelles ?
25b - Métaplasies, hyperkératoses isolées, leucoplasies, dystrophies
25e - Frottis classé AGC et AGCUS
25f - Suspicion de lésion de bas grade : « lip de bas grade »
25g - Suspicion de lésion de haut grade : « lip de haut grade »
26 - Qu’est-ce qu’une colposcopie ? Comment cela se passe ?
27 - Quel est le traitement des lésions de haut grade ?
28 - Qu’est-ce qu’une conisation ? Comment cela se passe ?
29 - Quels sont les consignes à suivre après une conisation ?
30 - Quels sont les complications possibles d’une conisation ?
31 - Quelle est la surveillance et le traitement d’un frottis anormal au cours d’une grossesse ?
32 - Une conisation est-elle possible pendant la grossesse ?
L’utérus est composé schématiquement de 2 parties différentes : le corps et le col de l’utérus. Chaque partie peut développer des cancers différents les uns des autres.
Le corps de l’utérus se compose d’un muscle (le myomètre) et d’une muqueuse interne (l’endomètre). Le col de l’utérus correspond à l’interface entre le vagin et le corps de l’utérus. Il est composé, de 2 zones différentes : endocol (une seule couche de cellules épithéliales) et l’exocol (plusieurs couches de cellules épithéliales).
Images : ANATOMIE FEMME + ZONE JONCTION
1- Le cancer du col est-il un cancer fréquent ?
Le cancer du col de l’utérus est un cancer fréquent. En effet, il est le 2ième cancer de la femme dans le monde (après le cancer du sein), soit une estimation de 274 000 décès en 2002. Néanmoins, dans les pays qui pratiquent des dépistages, le nombre de cancers du col de l’utérus a diminué très fortement depuis 30 ans. En France, il est le 8ième cancer de la femme en termes d’incidence (nombre de nouveaux cas par an) et 12ième cancer de la femme en termes de mortalité. Il comptabilise presque 3000 nouveaux cas par an, soit entre 7 à 9 cas pour 100 000 femmes par an. Le pic d’incidence est entre 40 et 45 ans. Ce cancer est relativement rare chez la jeune femme.
Le problème reste que la plupart de ces cancers apparaissent chez des patientes qui échappent au dépistage individuel. Ainsi, probablement ces cancers auraient été évités, si ces patientes avaient fait un dépistage régulier.
2- Quelle est la cause du cancer du col de l’utérus ?
Le cancer du col de l’utérus fait dans la quasi-totalité des cas intervenir un virus sexuellement transmissible : le HPV (Human Papilloma Virus). Ceci explique le lien entre le cancer du col de l’utérus et l’activité sexuelle. Néanmoins, il est très important de comprendre que le virus HPV, n’est pas un facteur suffisant au développement du cancer et que seulement, une toute petite quantité de femmes ayant des HPV oncogènes peuvent développer un cancer du col. En effet, l’origine est multifactorielle : il faut plusieurs cofacteurs.
Les cofacteurs sont variés et mal connus. Il y a le tabac, les autres maladies sexuellement transmissibles (chlamydia trachomatis, Herpes, HIV), les déficits immunitaires, la dénutrition…
A noter, le cas très particulier des femmes exposées in utéro au Distilbène. Elles développent de manière plus fréquente des adénocarcinomes du col utérin.
Une « Etude de Cas » alsacienne retrouvée en moyenne, que dans un groupe de femmes atteintes de cancer du col de l’utérus il y avait :
* 37% des femmes qui n’avaient pas de frottis de dépistage,
* 33% des femmes qui avaient un frottis qui datait de plus de 3 ans,
* 18% des femmes qui avaient une prise en charge inadéquate d’un précédent frottis anormal,
* 10% des femmes avaient un frottis normal 3 ans avant.
Cette étude, nous incite logiquement à considérer que l’absence de frottis de dépistage soit un facteur secondaire important de cancer du col de l’utérus ! En effet, le frottis de dépistage permet le diagnostic de lésions précancéreuses. Leur traitement évite l’apparition du cancer. Si vous ne dépistez pas ces lésions précancéreuses, vous ne traitez pas ces lésions et le cancer peut survenir ! Si nous allons plus loin dans la réflexion, cette même étude montre que 10% des femmes atteintes d’un cancer du col avaient un frottis normal trois ans auparavant. Ce résultat s’explique, en autre par le nombre de résultats faux négatifs (définition dans un autre paragraphe) de frottis. Cette conclusion incite beaucoup de gynécologues à faire des frottis de dépistage annuels !
Les pilules contraceptives ne sont pas responsables de cancer du col de l’utérus, même si le rôle promoteur n’est actuellement pas totalement exclut ! Leur rôle de cofacteur serait dans ce cas mineur. Pour certains auteurs, leur responsabilité serait le fait d’un biais statistique entre l’activité sexuelle et la prescription de pilule.
Le stérilet pourrait être protecteur. Le fil du stérilet pourrait stimuler l’immunité locale du col et en cela stimuler la lutte contre le HPV.
Il n’existe aucun facteur héréditaire. Ainsi, si votre mère a fait un cancer du col de l’utérus, vous n’avez pas plus de risque qu’une autre personne d’en avoir un.
Pourquoi existe t'il encore des cancers du col de l'utérus malgré le dépistage et la vaccination ?
Dans un premier temps, beaucoup de jeunes femmes ne sont pas vaccinées. Les lobbies "anti-vaccination" sont très présents sur la toile...
De plus, beaucoup de femmes ne vont pas voir leur gynécologue régulièrement... et donc ne réalisent pas de frottis de dépistage ! Certaines études estiment que presque 30% des femmes ne font pas de dépistage du cancer du col de l'utérus et malheureusement, ce sont le plus souvent les femmes qui échappent à ce dépistage qui présentent le plus de facteurs de risques de développer ce cancer.
S'additionne encore le taux de frottis "faux négatifs" élevé... En effet, le taux de frottis faussement négatif ou faussement normal, oscille entre 5 et 10 % selon les séries d'études.
Il y a aussi parfois des formes d'évolution rapide de cancer du col utérin ou des transformations invasives de dysplasies malgré un traitement antérieur récent (2% dans cancers du col). La prise en charge inadéquate d'un frottis "positif" pourrait être source, selon certaines études, de 20% des cancers du col utérin.
3- Le préservatif est-il un moyen de prévention contre le HPV ?
La prévention de la transmission du virus HPV est très difficile. En effet, même le préservatif n’est que partiellement efficace… Le virus est présent même sur des zones cutanées qui ne sont pas recouvertes par le préservatif (scrotum, anus etc…). De plus les préliminaires, les caresses, etc…réalisés le plus souvent sans préservatif sont responsables aussi des contaminations.
Le préservatif reste néanmoins, un bon moyen de prévention des autres maladies sexuellement transmissibles.
4 - Puis avoir attrapé le virus HPV autrement que par un rapport sexuel ?
La contamination du virus HPV est essentiellement sexuelle. Néanmoins, il existe quelques contaminations non sexuelles avec l’utilisation d’objets contaminés. Néanmoins, il ne semble pas que l’utilisation de piscines, bains ou douches ou toilettes publiques soient mise directement en cause… sauf peut être, si vous ne respectez pas les mesures d’hygiènes de base.
La contamination est parfois ancienne. La latence du virus est variable. Le virus peut être présent depuis quelques mois voire une année et n’avoir occasionné aucune lésion visible au frottis de dépistage. En effet, le frottis dépiste les lésions et non pas le virus ! Ainsi, si vous avez un frottis qui retrouve une lésion, la contamination virale peut dater d’un rapport sexuel ancien. L’allez pas étrangler votre compagnon en sortant du cabinet de votre gynécologue…
5 - Quels sont les risques pour mes enfants ?
La possibilité d’une transmission materno-fœtale occasionne beaucoup d’angoisse aux jeunes mamans. Cette transmission en dehors de l’accouchement est quasiment nulle et controversée. Elle pourrait se voir lorsqu’une maman prend son bain avec son enfant ou lors de manuportage chez des femmes avec peu d’hygiène et qui ne se laverait pas les mains à la sortie des toilettes…
La contamination lors de l’accouchement est, elle aussi, exceptionnelle. Elle est caractérisée par la papillomatose laryngée juvénile. Néanmoins, les HPV qui occasionnent ce type de pathologie ne sont pas des HPV oncogènes, mais des HPV 6 et 11. Ces sous groupes de virus donnent surtout les condylomes externes, et par conséquent ils n’entrent pas dans le sujet de la discussion.
6 - Quels sont les risques pour mon ou mes partenaires sexuels ?
Si vous êtes porteuse du virus HPV, votre partenaire est très certainement lui aussi déjà porteur du virus. En effet, la contagiosité de ce virus est très importante. Néanmoins, n’ayez pas de crainte pour lui… En effet, ce virus n’engendre pas (ou de manière qu’exceptionnelle) de lésions cancéreuses sur le pénis. Certains gynécologues proposent systématiquement une péniscopie chez un vénérologue, toutefois, dans la quasi-totalité des cas, cet examen n’apporte rien !
7- Qu’est que le virus HPV et les HPV oncogènes ?
HPV correspond à Human Papilloma Virus. Il en existe plus de 120 différents.
C’est un virus sexuellement transmissible. Sa contagiosité est très importante, par conséquent c’est l’infection sexuelle la plus fréquente ! Si bien que nous estimons que 50 à 75% des femmes âgées de 15 à 44 ans sont infectées par un ou plusieurs HPV. Ainsi, il n’y a aucune gravité, ni honte, à être porteur d’un HPV…et sa présence pourrait être considéré comme un témoin d’une activité sexuelle.
Image : Virus HPV
Seuls les HPV oncogènes peuvent donner des lésions qui pourraient évoluer vers un cancer. Il existe 18 virus HPV oncogènes et seulement 2 sont responsables de 70% des cancers (le HPV 16 et 18). La vaccination contre le cancer du col de l’utérus, concerne ces 2 derniers virus.
8- Quelle est la durée de l’infection à HPV ?
Le corps humain s’immunise contre le HPV. Cette immunisation permet l’élimination du virus en un an dans 70% des cas et dans les 2 ans dans plus de 90% des cas. Il n’existe actuellement aucun traitement contre le HPV. Néanmoins, le vaccin thérapeutique pourrait peut être se voir un jour… actuellement, les vaccins contre le cancer du col de l’utérus évite uniquement l’infection prolongée par le virus et par conséquent les lésions.
Parfois, l’infection du HPV persiste plusieurs années. Dans ce cas, la lésion secondaire au virus peut évoluer vers une lésion chronique et alors évoluer dans une forme précancéreuse. Cette évolution est souvent très lente avec à chaque étape de l’évolution des régressions spontanées.
9 - Le Vaccin « contre le cancer du col » est-il efficace et sans risque ?
Il existe actuellement 2 vaccins contre l’apparition du cancer du col de l’utérus. Ces vaccins sont considérés aujourd’hui comme préventifs et non curatifs. Ils sont le Gardasil®, vaccin contre les HPV 6, 11, 16 et 18 et le Cervarix®, vaccin contre le HPV 16 et 18.
Ces vaccins pourraient éviter 70% des cancers du col de l’utérus. Néanmoins, 30% des cancers du col de l’utérus ne sont pas dus à ces génotypes (16 et 18). Ainsi, une surveillance par frottis est indispensable même après un vaccin.
Les effets secondaires reconnus sont principalement une douleur au site d’injection avec fébricule, parfois, des migraines transitoires, des troubles digestifs et des réactions cutanées transitoires. Les risques graves sont exceptionnels comme pour tout médicament ! Les possibilités de liens de causalité avec des maladies auto-immunes sont non prouvées malgré le recul des prescriptions. Ainsi, le milieu médical dans son ensemble est favorable à l’utilisation de cette vaccination.
10 - Qui est concerné par le vaccin « contre le cancer du col » ?
En France depuis le 28 septembre 2012, le vaccin est recommandé et remboursé uniquement chez les filles de 11 à 14 ans avec une extension (rattrapage vaccinal) de la recommandation pour les filles jusqu'à 19 ans révolus.
Néanmoins, dans d’autres pays, la prescription se fait beaucoup plus tôt (8-9 ans) et dans certains pays, elle concerne aussi les garçons.
Il parait logique que toute personne « naïve », c'est-à-dire, n’ayant jamais rencontrée le virus HPV 16 et 18, puisse réellement bénéficier de la vaccination.
11 - Quels sont les schémas vaccinaux ?
Pour le vaccin quadrivalent (Gardasil®) trois injections : M0-M2-M6
Pour le vaccin bivalent (Cervarix®): trois injections : M0-M1-M6
Même si vous avez un retard pour une injection (par exemple, la 3ième qui a été oublié et nous sommes à M10), il faut poursuivre les autres injections (faire la 3ième injection dans notre exemple). Le schéma M0-M2-M10 reste plus efficace que le seul schéma M0-M2.
12 - Comment se développe un cancer de l’utérus ?
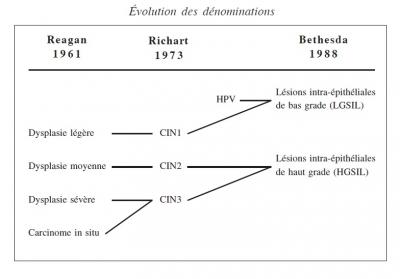
La littérature médicale classique reconnaît un continuum sur plusieurs années (de 2 à 20 ans) entre l’infection à HPV et le cancer du col de l’utérus. Les stades passent de l’infection chronique à HPV, à des lésions de bas grade (CIN1), puis de haut grade (CIN2-3), puis à des cancers micro-infiltrants et des cancers invasifs. A chaque étape, le corps humain peut organiser sa propre défense et sa guérison et induire une régression et disparition de la lésion.
Tableau des probabilités d’évolution des lésions du col de l’utérus
|
Lésion
|
Régression |
Persistance |
Progression vers une CIN supérieure |
Progression vers un cancer invasif |
|
CIN 1 |
57 à 70% |
20 à 32 % |
10 % |
1 % |
|
CIN 2 |
43 % |
35 % |
22 % |
5 % |
|
CIN 3 |
32 % |
50 % |
- |
18 % |
Ce tableau et ces probabilités déterminent les conduites thérapeutiques à tenir.
De même, il explique qu’une lésion de bas grade de type CIN 1, n’est pas une urgence thérapeutique car dans plus de 70% des cas cela disparaît tout seul… mais elle nécessite une surveillance.
Classiquement, entre l’infection du col par un HPV oncogène et l’apparition d’un cancer du col de l’utérus, il faut plus de 10 ans, avec à chaque étape de l’évolution, un taux important de régression spontanée. Bien entendu, il existe dans certains cas des évolutions plus rapides, mais cela n’est pas une généralité.
13 - Comment découvrons-nous une lésion cervicale ?
Les lésions précancéreuses sont suspectées sur les frottis réalisés sur le col de l’utérus. Lorsqu’un frottis met en évidence des cellules anormales ou douteuses, des examens complémentaires sont proposés : un frottis de contrôle, un test HPV oncogènes, une colposcopie avec parfois une biopsie, un curetage de l’endocol, rarement une conisation diagnostique…
L’analyse histologique de la biopsie peut alors révéler la lésion.
Des cancers du col de l’utérus peuvent être découverts lorsqu’une patiente consulte pour la réalisation d’un frottis systématique, néanmoins, ils sont souvent découverts au cours de bilans de saignements vaginaux de femmes peu suivies…
14 - Qu’est-ce que le frottis cervico-utérin de dépistage ?
Le dépistage cherche à définir des populations à risques. Il ne cherche pas à faire un diagnostic. Ainsi, si le frottis vous classe dans une catégorie à risque, il est nécessaire de faire des examens complémentaires afin de réaliser un diagnostic.
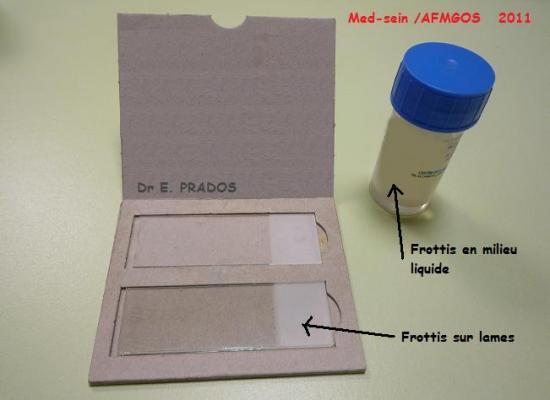
Le frottis cervico-utérin consiste au prélèvement de cellules sur le col de l’utérus et de les faire analyser au microscope par un médecin anatomopathologiste. Si ces cellules sont anormales, il faudra faire une biopsie pour affirmer ou non une réelle lésion anatomique.
Il existe 2 méthodes de frottis :
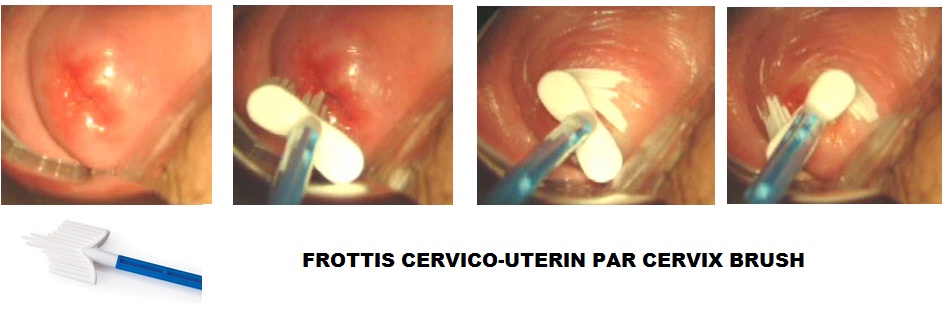
Frottis conventionnel : Il est réalisé avec un étalement des cellules sur des lames. Les cellules sont prélevées à l’aide de spatules d'Ayre ou brosse cervex brush.
Frottis en milieu liquide : Il est réalisé lui aussi avec une petite brosse. La brosse est mise dans une solution afin que les cellules s’y dispersent. Ce type de méthode a l'avantage de réduire le nombre de frottis non interprétables et permet de faire en un seul examen le test HPV oncogène en cas de frottis classé ASC-US. Il est un peu plus couteux que le frottis conventionnel et certains laboratoires réclament un dépassement d’honoraire pour leur lecture.
L’interprétation du frottis est faite selon une classification « Bethesda 2001 ». Les anomalies des frottis sont classées : ASC-US, ASC-H, LSIL, HSIL, AGUS.
15 - Qui doit avoir des frottis cervico-utérin de dépistage ?
En France, il est recommandé de faire au minimum des frottis, tous les 3 ans, à toutes les femmes âgées entre 25 et 65 ans, ayant déjà eu des rapports sexuels. Néanmoins, les renouvellements des frottis peuvent être plus rapprochés (tous les ans…) et plus précoces (20 ans ou moins). Les raisons pouvant conduire à la réalisation plus précoce d’un frottis sont par exemple lors du premier frottis, lorsque le frottis antérieur était à la limite de la normale, en cas d’antécédent d’une lésion sur un frottis antérieur…
De même, la fréquence des frottis de dépistage est variable d’un gynécologue à l’autre et d’un pays à l’autre. En effet, lorsque nous analysons une « Etude de Cas » alsacienne de femmes qui avaient un cancer du col utérin, nous observons que 10% des femmes avaient un frottis normal 3 ans auparavant. Cela laisse penser qu’une analyse annuelle par frottis, aurait pu permettre la détection d’une lésion précancéreuse et non une lésion au stade du cancer.
En France, il existe une grande variabilité interindividuelle sur la fréquence des frottis. En effet, il existe de nombreuses femmes qui réalisent trop de frottis (plus d’un par an) et de nombreuses femmes qui ne réalisent pas de frottis (plus de 40% des femmes ne font pas de frottis en 3 ans et plus de 34% des femmes ne font pas de frottis sur des périodes de 6 ans). L’absente de dépistage reste le « principal facteur » de survenue d’un cancer du col de l’utérus.
Les femmes ayant bénéficiées d’une hystérectomie totale pour des raisons indépendantes d’une pathologie cervicale, ne devraient théoriquement pas nécessiter de frottis cervico-utérin de dépistage.
De même, une femme vierge n’a pas besoin de frottis de dépistage, même si des cas de cancers du col de l’utérus chez des femmes n’ayant jamais eu de rapport sexuel existe très exceptionnellement.
16 - Quels sont les professionnels qui réalisent les frottis cervico-utérin ?
La réalisation d’un frottis doit être rigoureuse. En effet, beaucoup de frottis sont ininterprétables ou non conformes en raison d’un prélèvement mal fait.
Classiquement, votre gynécologue réalise quotidiennement ce geste. Néanmoins, d’autres professionnels comme des médecins de famille et des sages-femmes proposent occasionnellement ce service. Néanmoins, ces derniers professionnels ne pourront pas réaliser les examens complémentaires en cas de frottis atypique.
17 - Comment se déroule un frottis ?
La patiente est assise en position gynécologique. Un spéculum est mis en place dans le vagin. Le médecin frotte le col de l’utérus avec une spatule ou une petite brosse molle. Puis les cellules récoltées sont soit étalées sur une lame de verre, soit libérées dans une solution. Ces prélèvements seront envoyés dans un laboratoire qui fera une analyse sous microscope.
C’est un examen rapide et non douloureux. Néanmoins, il doit être réalisé de manière rigoureuse ! Car un frottis mal réalisé, donnera un résultat non interprétable ou erroné.
18 - Quand ? Comment réaliser un frottis de bonne qualité ?
Si possible, il est préférable de réaliser un frottis au milieu du cycle, néanmoins, les rendez-vous chez votre gynécologue ne correspondent pas toujours à cette période.
Le plus important c’est que le frottis soit réalisé en dehors de toute agression cervicale (infection, rapport sexuel de moins de 72 h, tampon ou autre). En effet, cela augmente le nombre de frottis inflammatoires et le nombre d’anomalies non spécifiques.
Il doit si possible être réalisé en dehors des règles, car le sang peut gêner l’analyse. Si votre gynécologue réalise votre frottis pendant votre période de menstruations, il réalisera un mouchage du col avec une petite compresse. Ce geste peut, lui aussi, rendre ininterprétable votre frottis.
Il faut éviter de le faire au cours d’un traitement par ovule gynécologique. Attendre plusieurs jours entre le dernier ovule et le frottis.
Il ne faut pas faire de toilette endovaginale avant l'examen.
19 - Quelle est l’efficacité du frottis de dépistage ?
Le dépistage du cancer du col de l’utérus par frottis permet une réduction de l’incidence des cancers invasifs du col de l’utérus de 94% si le frottis est réalisé tous les ans, de 91% si le frottis est réalisé tous les 3 ans et 83 % si le frottis est réalisé tous les 5 ans. Ainsi, son intérêt n’est plus a prouver.
Le dépistage par frottis a cependant des limites. Il manque de sensibilité statistique.
En effet, en moyenne 15% de frottis sont considérés comme « faux négatifs » au cours d’un dépistage. Un frottis est « faux négatifs » si ce frottis est considéré comme normal alors qu’il existe une lésion précancéreuse (les « faux positifs » sont faibles, entre 1 à 5%). La responsabilité du médecin préleveur est souvent mise en cause. Nous pouvons avoir des frottis « faux négatifs » lorsque la zone de jonction est non prélevée, que le matériel est souillé par du sang, qu’il existe une inflammation, que le frottis soit mal étalé ou mal fixé... Cela explique peut-être les résultats d’une étude française publiée en 2002 qui retrouvait que 17% des femmes ayant eu un cancer du col avaient bénéficié d’un frottis considéré comme négatif moins de 3 ans avant le diagnostic du cancer invasif du col. En raison de ces données, un grand nombre de gynécologues réalisent des frottis annuellement alors que les recommandations françaises fixent la fréquence à un frottis tous les 3 ans.
Un dépistage de masse est efficace lorsque la majorité de la population concernée participe à ce dépistage. En France, 30% des femmes n’ont jamais eu de frottis. Ce taux de non participation est élevé et explique pourquoi nous rencontrons encore autant de cancers du col dans notre pays.
20 - Quelles sont les indications des Frottis ? Et la fréquence de réalisation ?
Toutes les femmes sont concernées par le frottis…
Mais, chez les femmes vierges, le frottis est théoriquement inutile et chez la femme ayant eu une hystérectomie totale, il n'est pas utile de faire un frottis sauf si l'indication de l'hystérectomie était une pathologie cancéreuse ou une dysplasie. A noter, ceci ne la dispense pas d'un examen gynécologique annuel...
A quelle fréquence ? La réponse est dans la et les questions précédentes… Si vous suivez les recommandations, vous pouvez faire un frottis tous les 3 ans. Si vous vous arrêtez aux résultats statistiques de certaines études, vous faites des frottis tous les ans…
Les cofacteurs d’HPV dans le cancer du col sont variés. Il y a le tabac, les autres maladies sexuellement transmissibles (chlamydia trachomatis, Herpes, HIV), les déficits immunitaires, dénutrition… Ainsi, lorsqu’une patiente présente certains de ces cofacteurs, le frottis annuel est conseillé.
21 - A quel âge débuter son premier frottis cervico-utérin ?
L’âge du premier frottis est là aussi une question d’école… et de pays…
Certains médecins les débutent au décours de la période des 3 ans après le 1er rapport sexuel, d’autre après 25 ans (recommandations françaises). Néanmoins, il parait logique de ne pas réaliser le premier frottis trop tôt après le premier rapport sexuel car beaucoup de jeunes filles présentent au début de leurs premiers rapports sexuels des cervicites à HPV. Ces cervicites vont, dans la quasi-totalité des cas, régresser toutes seules, et la réalisation de frottis risque de générer de l’angoisse inutile en retrouvant cette simple cervicite à HPV. Comme nous l’avons déjà dit, ce n’est pas la cervicite aigue qui est responsable d’une lésion précancéreuse, mais sa chronicité ! La chronicité peut être considérée lorsque l’infection virale dure plus de 2 ans.
22 - Existe-il un âge limite, au-delà duquel il n’est plus nécessaire de faire un frottis ?
Comme les lésions précancéreuses sont dues à de l’HPV, maladie sexuellement transmissible, il parait logique de ne plus faire de frottis à un certain âge, lorsque qu’une patiente n’a plus de rapport sexuel depuis des années… En effet ! Néanmoins, nous avons tous dans notre pratique médicale quotidienne de rares patientes âgées qui n’ont plus de rapport sexuel depuis plusieurs années et qui sont porteuses d’HPV… Alors la question reste en suspens...
23 - Existe-t-il un dépistage « organisé » du cancer du col de l’utérus ?
Il n’existe pas de réelle campagne de dépistage organisé du cancer du col de l’utérus à l’instar du dépistage du cancer du sein. Néanmoins, des organisations tentent de se mettre en place dans des régions depuis le début des années 1990. Cette organisation consiste à l’envoi d’une lettre qui invite et incite les femmes à consulter un professionnel de santé afin que ce dernier lui réalise un frottis de dépistage.
24 - En combien de temps arrive les résultats de mon frottis ?
Le délai est variable d’un laboratoire à l’autre et d’un jour à l’autre…. En moyenne nous pouvons compter 7 à 10 jours. Le plus souvent, le laboratoire vous envoie le résultat à la maison avec ou après la note de frais. Une copie doit être envoyée systématiquement au médecin préleveur.
Dans de rares cas vous pouvez ne pas recevoir les résultats de votre frottis. Par exemple, c’est souvent le cas lorsqu’une personne présente des factures impayées envers le laboratoire, ou parfois en cas de nécessité d’une lecture avertie du résultat etc…
25 - Comment lire mon frottis ? Comment l’interpréter ?
Malheureusement, la plupart des résultats de frottis sont incompréhensibles pour les non-initiés à la médecine…
Le frottis est un examen de dépistage. Ce n’est pas un examen diagnostic. Il permet de rechercher des populations à risque. Ainsi, si ce dernier est anormal, cela ne veut pas dire que vous avez une lésion précancéreuse ou un cancer mais seulement qu’il existe des signes qui pourraient le faire évoquer. Seules la colposcopie et la biopsie peuvent faire des diagnostics.
Le frottis analyse des cellules. Ces cellules peuvent être normales, avec des anomalies mineures spécifiques ou non spécifiques, ou des anomalies plus importantes pouvant dans ce cas faire suspecter des lésions précancéreuses.
Il faut savoir que les lésions du col de l'utérus sont définies par l'analyse histologique des biopsies. Plusieurs classifications ont vu le jour dans le temps... et les noms ont été gardés par certains et pas par d'autres... ainsi, parfois il est difficile de savoir en quelle classification "parle" votre médecin. Un tableau ci dessous résume les différentes classifications :
Voici quelques notions de base sur l’interprétation des frottis :
25a - Présence de cellules endocervicales ou jonctionnelles : Les lésions précancéreuses du col de l'utérus sont le plus souvent au niveau de la zone de jonction entre l'exocol et l'endocol. Ainsi, la présence de cellules endocervicales normales ou de la jonction (de même pour les cellules métaplasiques pour certains) est un gage de qualité du frottis. En effet, la présence de ces cellules prouve bien que le frottis a été réalisé au contact de la zone de jonction. Néanmoins, l'absence de ces cellules ne remet pas en question le résultat du frottis. Il est juste un gage de qualité du prélèvement.
25b - Anomalies bénignes : les métaplasies, remaniements métaplasiques, les hyperkératoses isolées, leucoplasies isolées, les simples dystrophies (et non dysplasie), les frottis inflammatoires non spécifiques sont le plus souvent des lésions bénignes, témoignant le plus souvent d'agressions extérieures plus ou moins en cours de régression ou en rapport avec des phénomènes hormonaux (dystrophie secondaire au stérilet, à la grossesse et du post partum (accouchement), aux infections (bactéries, champignons, parasites), au tampon, au polype cervical, au rapport sexuel agressif...). Votre gynécologue peut demander un contrôle anticipé de votre frottis, avec ou sans traitement. Si le frottis est interprétable, même en présence d'une inflammation, le frottis garde toute sa valeur et ne doit pas être renouvelé.
Que faire si mon frottis est ininterprétable ?
Lorsque que votre frottis est ininterprétable, en raison par exemple d'une inflammation trop importante, ou un saignement important, il est nécessaire de le renouveler, précédé ou non, d'un traitement local. Néanmoins, ce frottis ne doit pas être réalisé trop précocément En effet la réalisation plus précoce du contrôle risque de donner un matériel paucicellulaire rendant à nouveau l’interprétation délicate et augmente le taux de faux négatifs. Un délai de 1 à 3 mois est raisonnable. Par ailleurs, si la cause est en rapport avec une inflammation intense, le contrôle cytologique sera réalisé au moins trois mois après le premier frottis, et au moins dix jours après l’arrêt du traitement anti-infectieux.
25c - Frottis classé ASC-US : Atypies des cellules malpighiennes de signification indéterminée (Atypical Squamous Cells of Undetermined Significance). Ils correspondent normalement à 2% voire 10% des frottis cervico-utérins (selon les anatomopathologistes). Globalement, l'anatomopathologiste voit des anomalies qu'il n'arrive pas à interpréter... De plus, ces anomalies « ne semblent pas graves ». Ainsi, devant un ASC-US, dans plus de 80% des cas, il « n’y a rien du tout », ou il n'y a pas grand-chose ! Dans moins de 15% des cas, il existe une lésion de bas grade (CIN1 ou condylomes) et dans 5% des cas il existe une lésion plus sévère de type CIN2 ou 3 et exceptionnellement un cancer. Dans 50 % des cas, le frottis de contrôle se normalise sans rien faire en 6mois.
10 % des ASC-US et 20 % avec un diagnostic de lésion malpighienne intra-épithéliale de bas grade (LSIL), présente un CIN de haut grade (CIN2 ou CIN3) sur la biopsie sous colposcopie. Pour pallier ces inconvénients, le test HPV a été proposé après un diagnostic d’ASC-US pour sélectionner les patientes nécessitant une colposcopie. Le test HPV dans cette indication a une très bonne sensibilité (> 90 %) mais une spécificité médiocre (< 40 %).
Des frottis normaux peuvent aussi se retrouver également classé comme ASCUS lorsqu'ils sont frottis inflammatoires ; lors de phénomènes de réparations normales ; en cas de fixation insuffisante ; en cas de coloration insuffisante du frottis...
Devant un résultat de frottis ASC-US, trois attitudes sont possibles, selon l'état d'esprit du médecin et de la patiente. Soit un simple contrôle de frottis dans 6 mois, soit la recherche d'HPV oncogène (remboursé partiellement par la sécurité sociale dans cette indication), soit une colposcopie d'emblée avec biopsie s'il existe une lésion. Si vous optez pour la recherche d'HPV oncogène, en cas de positivité de ce dernier test, il est logique de faire une colposcopie dans la foulée. S'il est négatif, nous pouvons être rassurés, mais un contrôle précoce reste nécessaire. Au total, devant un ASC-US, restez sereine... et faites quoi qu’il en soit une surveillance.
25d - Frottis classé ASC-H : C'est un frottis qui ne permet pas d'exclure une lésion malpighienne intra épithéliale de haut grade (CIN2 ou 3) soit Atypical Squamous Cells evocating-HSIL (High grade Squamous Intraepithelial Lesion correspond à des CIN2 ou des CIN3). Dans 40% des cas des frottis ASC-H, il existe ce type de lésion et exceptionnellement un cancer. Dans la plupart des recommandations, une colposcopie est recommandée d'emblée, même si actuellement certains gynécologues font des dépistages d'HPV oncogènes comme dans le ASC-US.
25e - Frottis classé AGC et AGCUS : Atypical Glandular Cells et Atypical Glandular Cells of Undetermined Significance : cela correspond à l’ASC-US, mais les cellules anormales sont des cellules provenant de l’endocol ou de l’endomètre. Un tel frottis impose la réalisation d’une échographie gynécologique puis la réalisation d’une colposcopie avec biopsie si besoin et un curetage endocervicale. Pour certain, une biopsie endométriale ou un curetage de l’endomètre est nécessaire. Il est important de bien explorer une femme présentant un frottis. Actuellement il est recommandé de faire une recherche HPV oncogène sur les AGCUS. Un curetage de l'endocol est systématique si ce dernier test est positif. L'exploration endométriale est systématique après 45 ans.
AGCUS car dans près d’un tiers des cas, il existe réellement une lésion de haut grade (CIN2 ou3).
25f - Suspicion de lésion de bas grade : « lip de bas grade »
Devant un frottis suspect d’une lésion de bas grade, en moyenne, il n’existe pas de lésion dans 25% des cas (frottis « faux positifs »), dans 60% des cas il existe réellement une lésion de bas grade et dans 15% des cas il existe une lésion de haut grade.
Les lésions intra épithéliales intra épithéliales de bas grade sont caractérisées par des (souvent une association) anomalies nucléaires mineures telle qu’une bi-nucléation, quelques anomalies du nucléole et une vacuole cytoplasmique ainsi que des anomalies de kératinisation (parakératose ou hyperkératose etc…). Ce sont les frottis qui suspectent des anomalies simples telle que les condylomes plans, les leucoplasies, les cervicites avec koîlocytes (grosses cellules infectées par du HPV), les CIN 1.
Ces lésions sont bénignes. Au cours de sa vie, 1 femme sur 6 pourrait être atteinte d'un CIN 1... La guérison est spontanée dans la plus grande partie des cas. En effet, dans plus de 90% des cas, le virus HPV est détruit par l'immunité du corps en moins de 5 ans et un CIN 1 disparaît dans plus de 70% des cas en moins d'un an et presque 90% dans les deux ans !
Ainsi, nous pouvons résumer …
* 70% des CIN 1 disparaissent tout seul en 1 an et sans rien faire ! et 90% en 2 ans…
* moins de 20% des CIN 1 persistent et peuvent donner une lésion chronique.
* 10% évoluent vers un CIN 2 ou CIN 3. Cette évolution est lente et des régressions se voient régulièrement après, même si la lésion a évolué vers un CIN 2 ou 3.
* Moins de 1 % évoluent vers un cancer.
Conclusion, devant la suspicion d’une lésion de bas grade, une colposcopie est conseillée.
25g - Suspicion de lésion de haut grade : « lip de haut grade »
C’est frottis sont appelé HSIL (H pour High).
Devant un frottis suspect d’une lésion de haut grade, en moyenne, il n’existe pas de lésion dans 10% des cas (frottis « faux positifs »), dans 15% des cas il existe une lésion de bas grade, et dans 70% des cas il existe une lésion de haut grade et dans moins de 5% des cas, il y a un cancer du col.
Une biopsie sera réalisée si besoin au cours d’une colposcopie.
Il existe un risque non négligeable d’évolution de ces lésions de haut grade, d’où l’intérêt de traiter ces lésions… néanmoins, 30 à 40% de ces lésions disparaissent toutes seules, sans rien faire !
25 h - Comment décoder un frottis...
Décoder les résultats d'un frottis cervico-vaginal. Voici des termes barbares qui font peur à leur lecture et qui pourtant ne décrivent que des choses normales :
CERVICITE : simple inflammation du col, totalement banale lorsque l'on a une vie sexuelle. Pas besoin de traitement sauf si on repère un candida ou du gardnerella.
ENDOCERVICITE: idem, terme fréquemment retrouvé lorsque l'on porte un DIU. Pas besoin de traitement.
CYTOLYSE A DODERLEIN : sans importance, simple acidité vaginale.
REMANIEMENT JONCTIONNEL MATURE ou IMMATURE : aucune importance. Pas de traitement.
REMANIEMENT JONCTIONNEL METAPLASIQUE : normal, pas d'affolement.
METAPLASIE MALPIGHIENNE : tout à fait normal, cela veut juste dire que les cellules se renouvellent. Ce n’est pas vraiment un état pathologique, mais le signe de « vie » du col. Elle correspond le plus souvent à une adaptation des tissus à de nouvelles conditions environnementales. Une métaplasie non infectée par un virus HPV n'est pas dangereuse.
DYSTROPHIE CERVICALE ou ENDOCERVICALE : les cellules poussent mal parce qu'elles sont enflammées ou en manque d'hormones. C'est totalement bénin et cela ne provoquera jamais de cancer du col.
ATROPHIE CELLULAIRE: état hormonal tout à fait bénin qui signifie un manque d'imprégnation en oestrogènes soit parce que l'on est ménopausée, soit parce que l'on prend depuis trop longtemps la pilule ou que l'on vient d'accoucher.
LEUCOKERATOSE : sans importance s'il n'y a pas d'HPV, ne se traite pas
PARAKERATOSE : idem
PRESENCE DE CELLULES ENDOCERVICALES ET JONCTIONNELLES : cela signifie que le frottis a été bien réalisé et qu'il a balayé tout le col, l'extérieur et l'intérieur.
Voici des termes barbares qui sont plus inquiétants:
ASC-US : le médecin anatomo pathologiste ne peut pas trancher entre infection banale et infection virale. Il faut ou refaire le frottis dans 6 mois ou rechercher le virus HPV. Cette recherche d'HPV est négative dans 8 cas sur 10 : l'inflammation de votre col est banale : frottis à refaire dans un an, comme d'habitude.
Quand la recherche d'HPV est positive, il faut faire une colposcopie ...qui revient négative dans 6 cas sur 10 : il n'y a aucune verrue, aucune dysplasie, vous êtes porteuse saine du virus que vous éliminerez dans les mois qui suivent. Vous devrez répéter vos frottis tous les six mois jusqu'à disparition de la virose. La présence d'HPV, même oncogène (=cancérigène), n'a aucune importance tant que le virus ne provoque pas de dysplasie, et c'est fort rare qu'il provoque une dysplasie, heureusement !
CELLULES KOILOCYTAIRES : cellules avec un gros noyau pouvant témoigner d'une infection virale. Il faut faire une recherche d'HPV. Quand elle revient positive, le médecin préconise alors une colposcopie pour préciser l'intensité de l'infection et traiter en fonction.
CONDYLOME : verrue à biopsier sous colposcopie pour vérifier qu'il n'y a pas quelque chose de plus grave dessous. Le diagnostic de condylome se fait sur un amas de cellules koïlocytaires.
Voici des termes plus inquiétants :
CELLULES DYSKERATOSIQUES : cela veut dire que les noyaux sont infectés vraisemblablement par le virus HPV . Une recherche de virus s'impose ainsi qu'une colposcopie pour vérifier s'il n'y a pas des lésions dysplasiques à retirer par conisation.
CELLULES DYSPLASIQUES : cela veut dire que le virus HPV a attaqué votre col. La colposcopie s'impose, sans même rechercher le virus HPV, avec biopsies pour voir la sévérité et la profondeur des lésions. Si la dysplasie est légère ( CIN I) , on se contente d'une surveillance. Si la dysplasie est moyenne(CIN II), certains gynécologues préconisent une surveillance chez des femmes jeunes mais d'autres préfèrent une conisation thérapeutique. La dysplasie sévère (CIN III) impose la conisation car c'est l'étape avant le cancer du col. La dysplasie sévère n'est pas un cancer, certaines dysplasies peuvent régresser spontanément ou rester stables ou évoluer mais comme on n'a pas envie d'attendre les bras croisés que cela évolue, on retire une partie du col par conisation pour emporter toute la zone dysplasique. C'est ainsi que l'on est sûr d'éviter le passage au cancer.
CONCLUSION: Les laboratoires d'anatomo pathologie ne font que décrire les cellules du col qu'ils voient sous leur microscope et n'ont pas le droit d'écrire "frottis normal" en conclusion, ce qui serait moins angoissant que "absence de lésion intra épithéliale"! La plupart des labos ne communiquent pas à la patiente le résultat d'un frottis présentant une infection à HPV, bénigne comme sérieuse. C'est le médecin qui reçoit le frottis qui doit vous prévenir et vous les commenter de vive voix. Donc, lorsque vous recevez votre frottis, c'est qu'il est quasi normal même quand il y a plein de mots barbares écrits. Un petit problème, c'est le frottis ASC-US : le médecin du labo ne se prononce pas sur une infection à HPV. Il propose donc une recherche HPV dont vous recevrez les résultats dans les 15 jours : si le virus HPV est absent, le frottis redevient normal et vous reprenez le rythme habituel de vos consultations. Si le virus HPV est présent, votre gynécologue vous préconisera une colposcopie pour savoir si vous êtes porteuse saine du virus ou si vous avez une verrue bénigne (condylome)ou une verrue qui commence à se transformer en dysplasie (état précancéreux). Un problème plus sérieux, c'est la dysplasie : il n'y a pas à tergiverser, la colposcopie s'impose sans attendre, avec conisation comme traitement si la dysplasie est sévère.
Ecrit par **Sophie**
25 bis : * TEST HPV
* LA DÉTECTION IMMUNOCYTOCHIMIQUE COUPLÉE P16/KI67
Un résultat est considéré positif seulement quand une cellule contient un noyau marqué par le Ki67 et un cytoplasme par la p16. Dans ces conditions, la détection immunocytochimique de p16/Ki67 dans des frottis avec un diagnostic d’ASC-US et de LSIL aurait toute sa place pour sélectionner les patientes à adresser en colposcopie.
? à l’issue d’un résultat de double immunomarquage négatif, une cytologie est recommandée à 12 mois
26- Qu’est-ce qu’une colposcopie ? Comment cela se passe ?
Une colposcopie est un examen clinique gynécologique réalisé au cabinet médical à l'aide d'un spéculum. Il est réalisé, le plus souvent, suite à un frottis cervico-utérin suspect d'une lésion sur le col de l'utérus.
Image : colposcope
L'examen dure 10 à 20 minutes maximum. Il est préférable de le réaliser vers le 10ième jour (milieu) du cycle d'une femme sans contraception orale. En présence d'une contraception orale, la période est peu importante. Il consiste à inspecter à l'aide d'un colposcope (outil ressemblant à un microscope avec une lumière) le col de l'utérus. Cet examen est indolore et ne nécessite aucune anesthésie. Lors de l'examen, le médecin utilise des « colorants » indolores qui sont : l'acide acétique (en transparent) et le Lugol (en noir).
Image : colposcopie
La colposcopie permet une meilleure visualisation de zones suspectes sur le col de l'utérus. Ces zones suspectes peuvent alors être biopsiées à l'aide d'une longue pince. Les biopsies seront analysées ultérieurement par un anatomopathologiste. Le délai de réponse est variable selon les laboratoires (5 à 10 jours). La plupart des patientes ressentent un inconfort (pincement) lors de la biopsie, mais les douleurs importantes sont rares.
Image : biopsie
Les colposcopies peuvent être normales. Il n'y aura donc, dans ces derniers cas, pas de biopsie et le dépistage par le frottis cervico-utérin sera considéré comme « faux positif ». La surveillance par frottis est indispensable.
Cet examen sera réalisé préférentiellement en dehors des règles. Il peut être réalisé en la présence d'un dispositif intra utérin (stérilet). De même, il peut être réalisé au cours d'une grossesse sans risque pour le fœtus. Néanmoins, au cours des grossesses, les biopsies sont plus hémorragiques en raison de la présence d'un ectropion.
Le saignement occasionné au cours d’une biopsie disparaît le plus souvent rapidement (de quelques minutes à quelques heures) sans rien faire. Dans de rares cas, l'hémostase (l’arrêt du saignement) peut nécessiter la mise en place d'une mèche vaginale.
Les rapports sexuels, les bains sont déconseillés quelques jours après une biopsie du col. Ils risqueraient surtout de déclencher un saignement.
Il est utile, voire indispensable de prévoir une protection intime de rechange en raison du Lugol et des risques de saignements qui peuvent tacher les sous-vêtements.
27 - Quel est le traitement des lésions de haut grade ?
La conisation est le traitement de référence des lésions cervicales de haut grade.
28 - Qu’est-ce qu’une conisation ? Comment cela se passe ?
C’est une intervention chirurgicale consistant à la résection d’une portion du col de l’utérus. La pièce opératoire est appelée le conisat. Il ressemble souvent à un cône d’où son nom. Lorsque l’intervention emporte tout le col, nous parlons plutôt d’amputation du col ou trachélectomie.
Images : conisation
Une conisation est le plus souvent un acte thérapeutique. Elle traite les lésions dysplasiques (CIN 2 ou 3). Néanmoins, certaines conisations peuvent être réalisées, dans le cadre d’un diagnostic : par exemple lorsqu’il existe une discordance entre la colposcopie et une biopsie du col. Dans ces derniers cas, votre médecin réalise le plus souvent des mini-conisations.
Une hospitalisation en ambulatoire suffit. L’intervention est de courte durée (10-20 mn). Elle peut être réalisée sous anesthésie locale (bloc para cervical…), locorégionale (rachianalgésie) mais le souvent elle est réalisée sous anesthésie générale pour des raisons de confort et d’immobilité de la patiente (étroitesse de la zone opératoire).
L’intervention se fait par voie vaginale. Il n’y a pas d’incision sur la peau et donc pas de cicatrice, ni de douleur (ou simplement des douleurs de règles).
Il existe plusieurs techniques opératoires. Le plus fréquemment, les conisations sont réalisées à l’aide d’un bistouri électrique et d’une anse diathermique. Plus rarement à l’aide d’un bistouri à lame coudée mécanique ou au laser. Une boule électrique hémostatique permet une cautérisation de la zone opérée et parfois des berges.
Il est parfois nécessaire de laisser en place une mèche résorbable ou non résorbable dans le vagin. Les mèches non résorbables sont rarement laissées plus de 24h. Les mèches résorbables vont tomber toutes seules ou peuvent être enlevées par le médecin. Il est parfois nécessaire de laisser en place des fils sur le col. Ces fils sont résorbables et ne nécessitent par conséquent aucune ablation.
La conisation peut être réalisée à n’importe quel moment du cycle. Néanmoins, il est préférable d’éviter les périodes de règles.
De même, la présence d’un stérilet n’empêche pas la réalisation d’une conisation. Néanmoins, il est possible que le fil du stérilet soit sectionné lors de l’acte opératoire. Ce petit raccourcissement de fil ne change en rien à l’efficacité de votre stérilet mais il peut occasionner lors de son retrait une petite difficulté pour votre gynécologue. De même parfois le stérilet peut être retiré lors de l’examen pour diverses raisons.
29 - Quels sont les consignes à suivre après une conisation ?
Il est très fortement conseillé d’éviter les rapports sexuels pendant 15 jours et au mieux 1 mois après l’acte opératoire.
Il en est de même pour les bains et la piscine.
Les tampons intimes ne sont pas recommandés. Les serviettes hygiéniques sont par contre souvent nécessaires.
Pour les patientes sous contraception orale, il est souvent souhaitable d’éviter les règles par la prise en continue de la contraception (2 plaquettes de 21 comprimés à la suite, sans interruption).
Il est possible que votre gynécologue vous prescrive des ovules gynécologiques avant et après l’acte opératoire.
Il existe souvent un petit saignement dans le post opératoire. Ce petit saignement peut se majorer vers le 4ième et 5ième jour avec la chute d’escarre de la cicatrice. En cas de saignement important, il faut consulter votre gynécologue.
Une consultation de contrôle est réalisée dans les 15 jours à 1 mois après l’acte opératoire. Au cours de cette consultation un contrôle de la cicatrise est réalisé et votre médecin vous expliquera les résultats de l’anatomopathologie et leurs conséquences sur le suivi. La surveillance post opératoire doit être rigoureuse afin de dépister les récidives.
30 - Quels sont les complications possibles d’une conisation ?
Les risques et les complications des conisations sont rares ! La plus fréquente est le risque hémorragique. Il survient le plus souvent lors de la chute d’escarre. Cette hémorragie nécessite la mise en place d’une mèche vaginale qui restera en place pas plus de 48h. Dans des cas exceptionnels, il est nécessaire de réopérer ou de transfuser.
Les autres complications sont très rares. Il peut y avoir une obstruction complète ou partielle du canal cervical. Dans ces cas, il existe des dysménorrhées (règles douloureuses) ou des aménorrhées (absence de règles) avec la persistante de sang dans l’utérus (hématométrie). La re-perméabilisation du canal cervical est un geste simple par dilatation et parfois nécessitant la mise en place d’un stérilet. Les sténoses cervicales gênent aussi les surveillances ultérieures des frottis.
La conisation peut modifier la quantité et la qualité de la glaire cervicale. Cette glaire cervicale est indispensable à la capacitation des spermatozoïdes et donc à la fécondation. Dans ce dernier cas, une insémination intra-utérine permet de pallier sans problème cette hypofertilité ! Un test de Hühner permet le diagnostic.
La conisation peut favoriser les risques d’accouchements prématurés. C’est surtout la répétition d’une conisation qui favorise cette complication de la grossesse. Dans ces cas, il est possible de faire un cerclage.
De même, chez une parturiente, la conisation peut favoriser une dystocie cervicale par non dilatation du col de l’utérus lors du travail obstétrical.
31 - Quelle est la surveillance et le traitement d’un frottis anormal au cours d’une grossesse ?
Lors de la découverte d’une lésion dysplasique lors du premier trimestre d’une grossesse, il faut éliminer un cancer du col. En absence de cancer du col, une surveillance colposcopique devra être réalisée au 6ième mois.
Un accouchement par voie naturelle est proposé.
Un contrôle sera réalisé au décours de l’accouchement. Néanmoins, il est inutile d’examiner immédiatement le col après l’accouchement car ce dernier présentera des anomalies en rapport avec l’accouchement.
32 - Une conisation est-elle possible pendant la grossesse ?
Les biopsies du col de l’utérus peuvent être réalisées sans risque au cours d’une grossesse. Néanmoins, un saignement vaginal peut apparaître au décours de l’examen. Une hémostase avec mise en place d’un tamponnement vaginal est parfois nécessaire.
Les conisations aux cours de la grossesse doivent rester exceptionnelles. Elles devront être différées dans le post partum si possible. Une surveillance par colposcopie est indispensable au cours de la grossesse. Si une conisation est nécessaire, le geste devra être associé à un cerclage préventif. Ce cerclage évitera le saignement et évitera les ouvertures prématurées du col, responsables d’accouchements prématurés.
Mise à jour - Dr Eric PRADOS - novembre 2015